Suy mòn (Cachexia) là một bệnh lý toàn thân đặc trưng bởi tình trạng sụt cân, teo cơ và mô mỡ, và viêm toàn thân. Suy mòn là một trong những biến chứng chính và nguyên nhân gây tử vong ở bệnh nhân ung thư. Ước tính tỷ lệ mắc suy mòn ở bệnh nhân ung thư có thể lên tới 25% đến 70%, và khoảng 9 triệu người trên toàn thế giới mắc phải hội chứng này mỗi năm, trong đó 80% dự kiến sẽ tử vong trong vòng một năm sau khi được chẩn đoán. Ngoài ra, suy mòn ảnh hưởng đáng kể đến chất lượng cuộc sống (QOL) của bệnh nhân và làm trầm trọng thêm độc tính liên quan đến điều trị.
Việc can thiệp hiệu quả vào chứng suy mòn có ý nghĩa to lớn trong việc cải thiện chất lượng cuộc sống và tiên lượng bệnh nhân ung thư. Tuy nhiên, mặc dù đã có một số tiến bộ trong nghiên cứu về cơ chế bệnh sinh của chứng suy mòn, nhiều loại thuốc được phát triển dựa trên các cơ chế tiềm ẩn chỉ có hiệu quả một phần hoặc không hiệu quả. Hiện tại, chưa có phương pháp điều trị hiệu quả nào được Cục Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) phê duyệt.
Hội chứng suy mòn (cachexia) rất phổ biến ở bệnh nhân mắc nhiều loại ung thư, thường dẫn đến sụt cân, teo cơ, giảm chất lượng cuộc sống, suy giảm chức năng và rút ngắn thời gian sống. Theo các tiêu chuẩn quốc tế, hội chứng đa yếu tố này được định nghĩa là chỉ số khối cơ thể (BMI, cân nặng [kg] chia cho chiều cao [m] bình phương) dưới 20 hoặc, ở bệnh nhân bị teo cơ, sụt cân hơn 5% trong sáu tháng, hoặc sụt cân hơn 2%. Hiện tại, chưa có loại thuốc nào được phê duyệt tại Hoa Kỳ và Châu Âu để điều trị chứng suy mòn do ung thư, dẫn đến hạn chế về lựa chọn điều trị.
Các hướng dẫn gần đây khuyến cáo dùng olanzapine liều thấp để cải thiện cảm giác thèm ăn và cân nặng ở bệnh nhân ung thư tiến triển phần lớn dựa trên kết quả của một nghiên cứu đơn trung tâm. Ngoài ra, việc sử dụng ngắn hạn các chất tương tự progesterone hoặc glucocorticoid có thể mang lại lợi ích hạn chế, nhưng có nguy cơ gây ra tác dụng phụ bất lợi (chẳng hạn như sử dụng progesterone liên quan đến các biến cố huyết khối tắc mạch). Các thử nghiệm lâm sàng các loại thuốc khác đã không cho thấy hiệu quả đủ để được cơ quan quản lý chấp thuận. Mặc dù anamorine (một dạng uống của peptide giải phóng hormone tăng trưởng) đã được chấp thuận tại Nhật Bản để điều trị chứng suy mòn do ung thư, nhưng loại thuốc này chỉ làm tăng thành phần cơ thể ở một mức độ nhất định, không cải thiện sức mạnh cầm nắm và cuối cùng không được Cục Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) chấp thuận. Có một nhu cầu cấp thiết về các phương pháp điều trị an toàn, hiệu quả và có mục tiêu cho chứng suy mòn do ung thư.
Yếu tố biệt hóa tăng trưởng 15 (GDF-15) là một cytokine gây ra bởi stress, liên kết với thụ thể protein giống alpha (GFRAL) thuộc họ yếu tố dinh dưỡng thần kinh có nguồn gốc từ tế bào thần kinh đệm ở não sau. Con đường GDF-15-GFRAL đã được xác định là yếu tố điều hòa chính của chứng chán ăn và điều hòa cân nặng, đồng thời đóng vai trò trong cơ chế bệnh sinh của chứng suy mòn. Trên mô hình động vật, GDF-15 có thể gây suy mòn, và việc ức chế GDF-15 có thể làm giảm triệu chứng này. Ngoài ra, nồng độ GDF-15 tăng cao ở bệnh nhân ung thư có liên quan đến việc giảm cân nặng và khối lượng cơ xương, giảm sức mạnh và rút ngắn thời gian sống, điều này nhấn mạnh giá trị của GDF-15 như một mục tiêu điều trị tiềm năng.
ponsegromab (PF-06946860) là một kháng thể đơn dòng nhân hóa có tính chọn lọc cao, có khả năng liên kết với GDF-15 tuần hoàn, do đó ức chế tương tác của nó với thụ thể GFRAL. Trong một thử nghiệm nhãn mở giai đoạn 1b quy mô nhỏ, 10 bệnh nhân bị suy mòn do ung thư và nồng độ GDF-15 tuần hoàn tăng cao đã được điều trị bằng ponsegromab và cho thấy sự cải thiện về cân nặng, cảm giác thèm ăn và hoạt động thể chất, trong khi nồng độ GDF-15 trong huyết thanh được ức chế và các tác dụng phụ ở mức thấp. Dựa trên điều này, chúng tôi đã tiến hành thử nghiệm lâm sàng Giai đoạn 2 để đánh giá tính an toàn và hiệu quả của ponsegromab ở những bệnh nhân bị suy mòn do ung thư có nồng độ GDF-15 tuần hoàn tăng cao, so với giả dược, nhằm kiểm tra giả thuyết rằng GDF-15 là nguyên nhân gây bệnh chính.
Nghiên cứu bao gồm những bệnh nhân trưởng thành mắc chứng suy mòn liên quan đến ung thư (ung thư phổi không phải tế bào nhỏ, ung thư tuyến tụy hoặc ung thư đại trực tràng) có mức GDF-15 trong huyết thanh ít nhất là 1500 pg/ml, điểm trạng thái thể lực của Eastern Tumor Consortium (ECOG) ≤3 và tuổi thọ dự kiến ít nhất là 4 tháng.
Bệnh nhân ghi danh được phân ngẫu nhiên để nhận 3 liều ponsegromab 100 mg, 200 mg hoặc 400 mg, hoặc giả dược, tiêm dưới da cứ sau 4 tuần theo tỷ lệ 1:1:1. Điểm cuối chính là sự thay đổi về cân nặng so với ban đầu sau 12 tuần. Điểm cuối thứ cấp quan trọng là sự thay đổi so với ban đầu trong thang điểm phụ về chứng chán ăn mòn (FAACT-ACS), một đánh giá về chức năng điều trị cho chứng chán ăn mòn. Các điểm cuối thứ cấp khác bao gồm điểm nhật ký triệu chứng chán ăn mòn liên quan đến ung thư, những thay đổi ban đầu về hoạt động thể chất và các điểm cuối về dáng đi được đo bằng thiết bị sức khỏe kỹ thuật số đeo được. Yêu cầu về thời gian đeo tối thiểu được chỉ định trước. Đánh giá an toàn bao gồm số lượng tác dụng phụ trong quá trình điều trị, kết quả xét nghiệm, các dấu hiệu sinh tồn và điện tâm đồ. Các điểm cuối thăm dò bao gồm những thay đổi ban đầu về chỉ số cơ xương thắt lưng (diện tích cơ xương chia cho bình phương chiều cao) liên quan đến cơ xương toàn thân.
Tổng cộng 187 bệnh nhân được phân ngẫu nhiên để dùng ponsegromab 100 mg (46 bệnh nhân), 200 mg (46 bệnh nhân), 400 mg (50 bệnh nhân) hoặc giả dược (45 bệnh nhân). Bảy mươi bốn (40%) bệnh nhân mắc ung thư phổi không phải tế bào nhỏ, 59 (32%) bệnh nhân mắc ung thư tuyến tụy và 54 (29%) bệnh nhân mắc ung thư đại trực tràng.
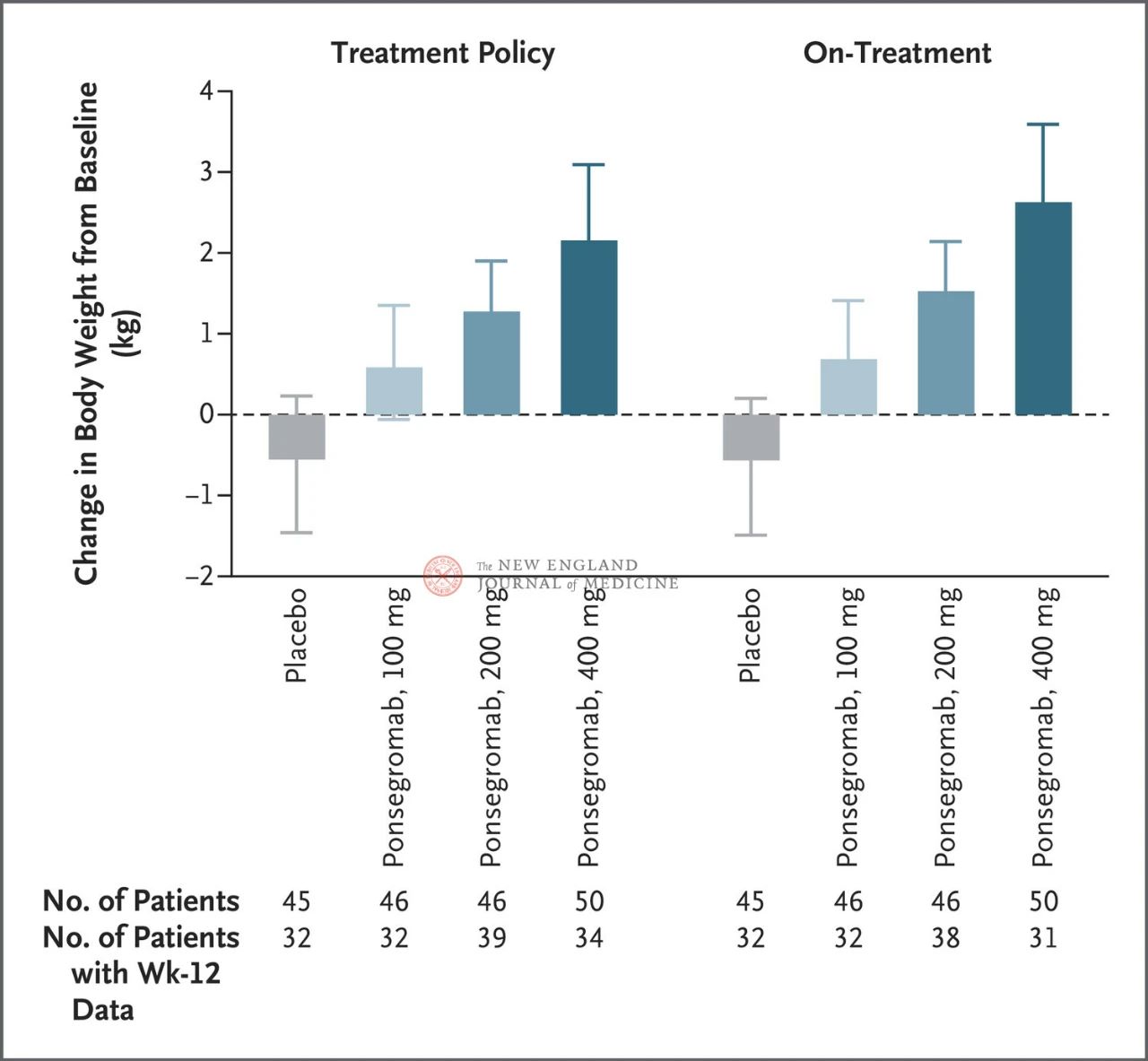
Sự khác biệt giữa nhóm 100 mg, 200 mg và 400 mg và nhóm giả dược lần lượt là 1,22 kg, 1,92 kg và 2,81 kg.
Hình minh họa điểm cuối chính (thay đổi cân nặng từ ban đầu đến tuần thứ 12) ở bệnh nhân suy mòn do ung thư trong nhóm dùng ponsegromab và nhóm giả dược. Sau khi điều chỉnh theo nguy cơ tử vong và các biến cố đồng thời khác, chẳng hạn như gián đoạn điều trị, điểm cuối chính được phân tích bằng mô hình Emax phân tầng sử dụng kết quả tuần 12 từ phân tích dọc Bayesian (trái). Các điểm cuối chính cũng được phân tích theo cách tương tự, sử dụng các mục tiêu ước tính cho điều trị thực tế, trong đó các quan sát sau khi tất cả các biến cố đồng thời được cắt ngắn (hình bên phải). Khoảng tin cậy (được chỉ ra trong bài báo)
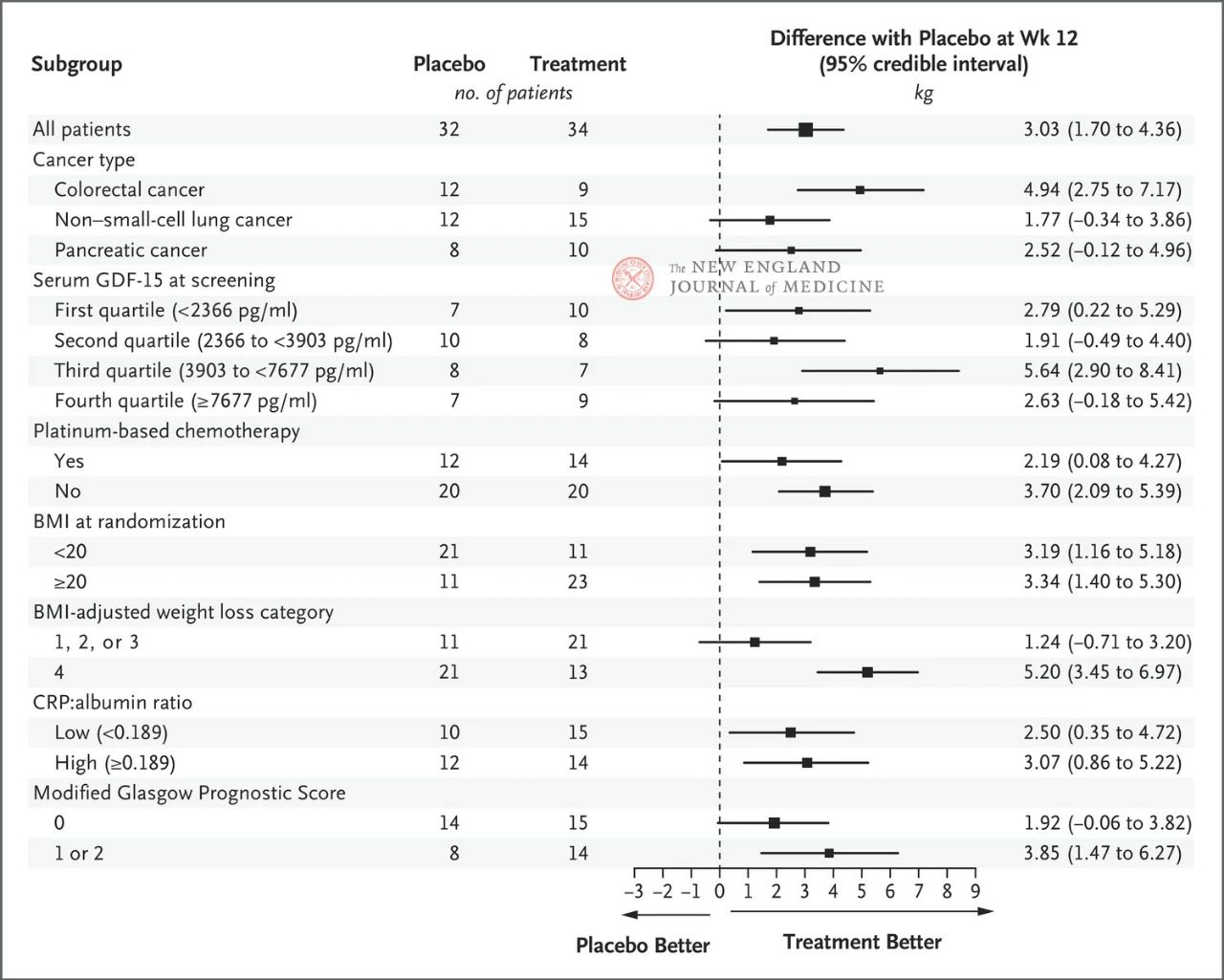
Tác dụng của ponsegromab 400 mg lên cân nặng là nhất quán trên các phân nhóm chính được thiết lập trước, bao gồm loại ung thư, tứ phân vị nồng độ GDF-15 trong huyết thanh, phơi nhiễm hóa trị liệu dựa trên platinum, BMI và tình trạng viêm toàn thân ban đầu. Sự thay đổi cân nặng phù hợp với sự ức chế GDF-15 sau 12 tuần.
Việc lựa chọn các phân nhóm chính dựa trên phân tích dọc Bayesian hậu kiểm, được thực hiện sau khi điều chỉnh theo nguy cơ tử vong cạnh tranh dựa trên mục tiêu ước tính của chiến lược điều trị. Khoảng tin cậy không nên được sử dụng để thay thế cho kiểm định giả thuyết mà không có nhiều điều chỉnh. BMI biểu thị chỉ số khối cơ thể, CRP biểu thị protein phản ứng C và GDF-15 biểu thị yếu tố biệt hóa tăng trưởng 15.
Lúc ban đầu, tỷ lệ bệnh nhân trong nhóm ponsegromab 200 mg không giảm cảm giác thèm ăn cao hơn; So với giả dược, bệnh nhân trong nhóm ponsegromab 100 mg và 400 mg báo cáo cảm giác thèm ăn cải thiện so với lúc ban đầu sau 12 tuần, với điểm FAACT-ACS tăng lần lượt là 4,12 và 4,5077. Không có sự khác biệt đáng kể về điểm FAACT-ACS giữa nhóm 200 mg và nhóm giả dược.
Do yêu cầu về thời gian đeo được quy định trước và các vấn đề về thiết bị, 59 và 68 bệnh nhân đã cung cấp dữ liệu về những thay đổi trong hoạt động thể chất và điểm cuối dáng đi so với ban đầu. Trong số những bệnh nhân này, so với nhóm giả dược, bệnh nhân trong nhóm 400 mg có sự gia tăng hoạt động tổng thể sau 12 tuần, với thời gian hoạt động thể chất không ngồi yên tăng 72 phút mỗi ngày. Ngoài ra, nhóm 400 mg cũng có sự gia tăng chỉ số cơ xương thắt lưng vào tuần 12.
Tỷ lệ tác dụng phụ là 70% ở nhóm dùng ponsegromab, so với 80% ở nhóm dùng giả dược, và xảy ra ở 90% bệnh nhân được điều trị chống ung thư toàn thân đồng thời. Tỷ lệ buồn nôn và nôn thấp hơn ở nhóm dùng ponsegromab.
Thời gian đăng: 05-10-2024