Huyết áp cao trong thai kỳ có thể dẫn đến sản giật và sinh non, đồng thời là nguyên nhân chính gây bệnh tật và tử vong cho mẹ và trẻ sơ sinh. Là một biện pháp y tế công cộng quan trọng, Tổ chức Y tế Thế giới (WHO) khuyến nghị phụ nữ mang thai không bổ sung đủ canxi từ 1000 đến 1500 mg canxi mỗi ngày. Tuy nhiên, do việc bổ sung canxi tương đối phức tạp, việc thực hiện khuyến nghị này chưa đạt yêu cầu.
Các thử nghiệm ngẫu nhiên có đối chứng do Giáo sư Wafie Fawzi thuộc Trường Y tế Công cộng Harvard, Hoa Kỳ, thực hiện tại Ấn Độ và Tanzania cho thấy việc bổ sung canxi liều thấp trong thai kỳ không kém hơn việc bổ sung canxi liều cao trong việc giảm nguy cơ tiền sản giật. Về việc giảm nguy cơ sinh non, các thử nghiệm tại Ấn Độ và Tanzania cho kết quả không nhất quán.
Hai thử nghiệm bao gồm 11.000 người tham gia từ ≥18 tuổi, tuổi thai < 18 từ tháng 11 năm 2018 đến tháng 2 năm 2022 (Ấn Độ) và từ tháng 3 năm 2019 đến tháng 3 năm 2022 (Tanzania). Những bà mẹ lần đầu sinh con ở tuần thứ 20 dự kiến sẽ sống trong khu vực thử nghiệm cho đến 6 tuần sau sinh được phân ngẫu nhiên theo tỷ lệ 1:1 để bổ sung canxi thấp (500 mg mỗi ngày + 2 viên giả dược) hoặc bổ sung canxi cao (1500 mg mỗi ngày) cho đến khi sinh. Các điểm cuối chính là tiền sản giật và sinh non (điểm cuối kép). Các điểm cuối thứ cấp bao gồm tăng huyết áp liên quan đến thai kỳ, tiền sản giật có biểu hiện nghiêm trọng, tử vong liên quan đến thai kỳ, thai chết lưu, thai chết lưu, nhẹ cân khi sinh, nhỏ so với tuổi thai và tử vong sơ sinh trong vòng 42 ngày. Các điểm cuối về an toàn bao gồm nhập viện của phụ nữ mang thai (vì lý do khác ngoài sinh nở) và thiếu máu nặng trong tam cá nguyệt thứ ba. Biên độ không thua kém là rủi ro tương đối lần lượt là 1,54 (tiền sản giật) và 1,16 (sinh non).
Đối với tiền sản giật, tỷ lệ mắc tích lũy của nhóm dùng 500 mg so với nhóm dùng 1500 mg trong thử nghiệm tại Ấn Độ lần lượt là 3,0% và 3,6% (RR, 0,84; KTC 95%, 0,68~1,03); Trong thử nghiệm tại Tanzania, tỷ lệ mắc tích lũy lần lượt là 3,0% và 2,7% (RR, 1,10; KTC 95%, 0,88~1,36). Cả hai thử nghiệm đều cho thấy nguy cơ tiền sản giật ở nhóm dùng 500 mg không tệ hơn so với nhóm dùng 1500 mg.
Đối với tình trạng sinh non, trong thử nghiệm tại Ấn Độ, tỷ lệ mắc bệnh ở nhóm 500 mg so với nhóm 1500 mg lần lượt là 11,4% và 12,8% (RR, 0,89; 95% CI, 0,80~0,98), tính không kém hơn được xác lập trong ngưỡng giá trị là 1,54; Trong thử nghiệm tại Tanzania, tỷ lệ sinh non lần lượt là 10,4% và 9,7% (RR, 1,07; 95% CI, 0,95~1,21), vượt quá ngưỡng giá trị không kém hơn là 1,16 và tính không kém hơn không được xác nhận.
Về cả tiêu chí phụ và tiêu chí an toàn, không có bằng chứng nào cho thấy nhóm dùng liều 1500 mg tốt hơn nhóm dùng liều 500 mg. Phân tích tổng hợp kết quả của hai thử nghiệm cho thấy không có sự khác biệt giữa nhóm dùng liều 500 mg và nhóm dùng liều 1500 mg về tiền sản giật, nguy cơ sinh non, cũng như các tiêu chí phụ và an toàn.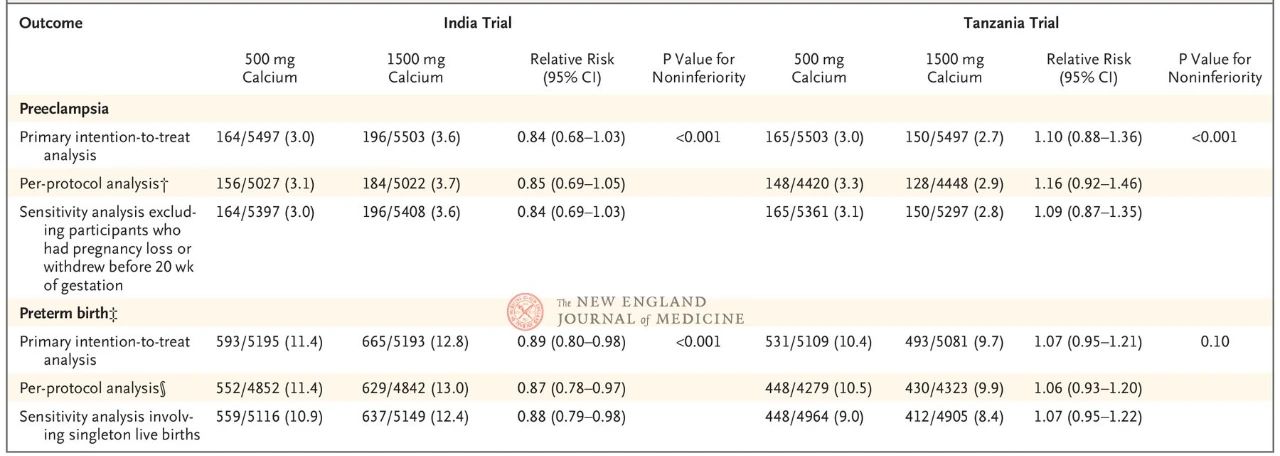
Nghiên cứu này tập trung vào vấn đề sức khỏe cộng đồng quan trọng về việc bổ sung canxi cho phụ nữ mang thai để phòng ngừa tiền sản giật và đã tiến hành một thử nghiệm đối chứng ngẫu nhiên quy mô lớn tại hai quốc gia cùng lúc để trả lời câu hỏi khoa học quan trọng nhưng vẫn chưa rõ ràng về liều bổ sung canxi hiệu quả tối ưu. Nghiên cứu có thiết kế chặt chẽ, quy mô mẫu lớn, giả dược mù đôi, giả thuyết không kém hơn và hai kết quả lâm sàng chính là tiền sản giật và sinh non là hai tiêu chí đánh giá kép, được theo dõi đến 42 ngày sau sinh. Đồng thời, chất lượng thực hiện cao, tỷ lệ mất theo dõi rất thấp (theo dõi kết quả thai kỳ là 99,5%, Ấn Độ, 97,7% Tanzania) và mức độ tuân thủ cực kỳ cao: tỷ lệ tuân thủ trung vị là 97,7% (Ấn Độ, khoảng tứ phân vị 93,2-99,2), 92,3% (Tanzania, khoảng tứ phân vị 82,7-97,1).
Canxi là một chất dinh dưỡng cần thiết cho sự tăng trưởng và phát triển của thai nhi, nhu cầu canxi ở phụ nữ mang thai tăng so với dân số nói chung, đặc biệt là vào cuối thai kỳ khi thai nhi phát triển nhanh và khoáng hóa xương đạt đỉnh, cần bổ sung nhiều canxi hơn. Bổ sung canxi cũng có thể làm giảm giải phóng hormone tuyến cận giáp và nồng độ canxi nội bào ở phụ nữ mang thai, đồng thời làm giảm sự co bóp của mạch máu và cơ trơn tử cung. Các thử nghiệm có đối chứng giả dược đã chỉ ra rằng việc bổ sung canxi liều cao trong thai kỳ (> 1000 mg) làm giảm nguy cơ tiền sản giật hơn 50% và nguy cơ sinh non 24%, và mức giảm này dường như còn lớn hơn ở những người có lượng canxi hấp thụ thấp. Do đó, trong “Khuyến cáo khuyến nghị về việc bổ sung canxi trong thai kỳ để ngăn ngừa tiền sản giật và các biến chứng của nó” do Tổ chức Y tế Thế giới (WHO) ban hành vào tháng 11 năm 2018, khuyến cáo rằng những người có lượng canxi hấp thụ thấp nên bổ sung canxi với liều lượng 1500 đến 2000 mg mỗi ngày, chia thành ba liều uống và cách nhau vài giờ giữa các lần uống sắt để ngăn ngừa tiền sản giật. Bản đồng thuận của chuyên gia Trung Quốc về việc bổ sung canxi cho phụ nữ mang thai, được công bố vào tháng 5 năm 2021, khuyến cáo phụ nữ mang thai có lượng canxi thấp nên bổ sung canxi 1000~1500 mg mỗi ngày cho đến khi sinh.
Hiện nay, chỉ có một số ít quốc gia và khu vực thực hiện bổ sung canxi liều cao thường quy trong thai kỳ, lý do bao gồm thể tích lớn dạng bào chế canxi, khó nuốt, kế hoạch dùng thuốc phức tạp (ba lần một ngày và cần phải tách khỏi sắt) và việc tuân thủ dùng thuốc bị giảm; Ở một số khu vực, do nguồn lực hạn chế và chi phí cao, canxi không dễ kiếm được nên tính khả thi của việc bổ sung canxi liều cao bị ảnh hưởng. Trong các thử nghiệm lâm sàng tìm hiểu về việc bổ sung canxi liều thấp trong thai kỳ (chủ yếu là 500 mg mỗi ngày), mặc dù so với giả dược, nguy cơ tiền sản giật đã giảm ở nhóm bổ sung canxi (RR, 0,38; 95% CI, 0,28~0,52), nhưng cần phải lưu ý đến sự tồn tại của sai lệch nguy cơ cao trong nghiên cứu [3]. Chỉ trong một thử nghiệm lâm sàng nhỏ so sánh việc bổ sung canxi liều thấp và liều cao, nguy cơ tiền sản giật dường như giảm ở nhóm liều cao so với nhóm liều thấp (RR, 0,42; 95% CI, 0,18~0,96); Không có sự khác biệt về nguy cơ sinh non (RR, 0,31; 95% CI, 0,09~1,08)
Thời gian đăng: 13-01-2024




